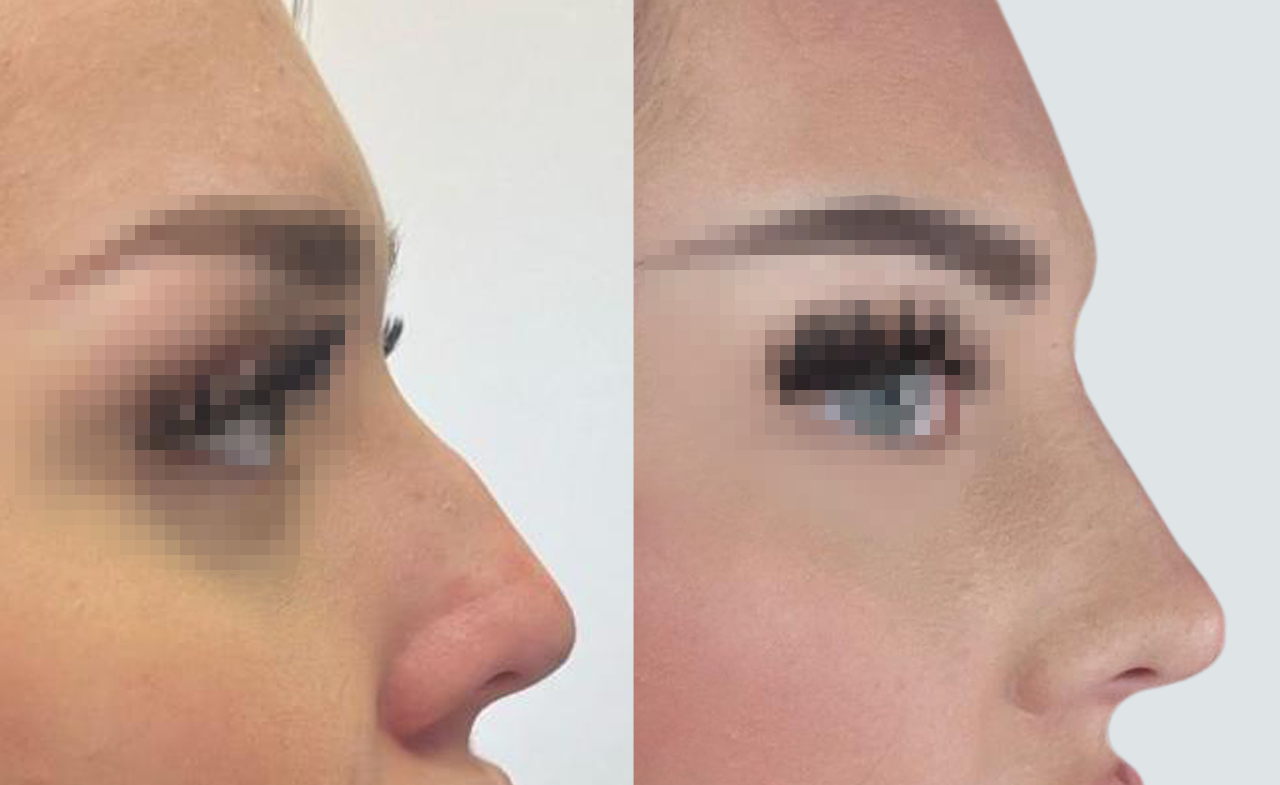
Deformitäten des Nasenrückens im Bereich des Höckers bzw. Sattels, der Nasenspitze oder des Stegs lassen sich oft durch eine Unterspritzung mit einer stabilen Hyaluronsäure verbessern. Der Nasenhöcker kann nivelliert und die Nasenspitze angehoben werden. Eine Nase, die breit erscheint, lässt sich durch eine schlanke Erhöhung des Nasenrückens verfeinern. Der Nasenrücken einer afrikanischen oder asiatischen Sattelnase wird durch eine nicht-operative äußere Nasenkorrektur angehoben. Ohne eine OP kann ein sofort sichtbares Ergebnis erzielt werden. Eine Botox-Behandlung kann zusätzlich zur Anhebung der Nasenspitze oder Verkleinerung der Nasenlöcher angewandt werden. Eine Rille an der Nasenspitze (Nasenrille) und am Nasensteg kann durch eine Unterspritzung zu einer harmonischen Nasenspitze geformt werden.
Nasenkorrektur ohne Operation
Wie lange hält die Nasenkorrektur an?
Bis der größte Teil der Hyaluronsäure abgebaut ist, dauert es länger als 12 Monate. Nach der erstmaligen Unterspritzung wird ein Großteil der Hyaluronsäure innerhalb von acht Wochen in die Haut aufgenommen, so dass dann der zweite Teil der zweizeitigen Behandlung stattfinden sollte. Später sollte eine Auffüllung der Nasenkorrektur ohne Op zunächst nach einem halben Jahr, später nach ca. einem Jahr geplant werden. Das Verständnis bzgl. der Haltbarkeit der Hyaluronsäure-Unterspritzung an der Nase ist sehr wichtig.
Das Ergebnis ist unmittelbar nach der Behandlung sichtbar, obwohl die Nase leicht geschwollen sein wird. Nach Abschwellung und Verschwinden der Rötung sowie eventueller kleiner Hämatome kann das Ergebnis nach zehn Tagen abschliessend beurteilt werden.
Lippenkorrektur
Als ästhetisch ansprechend empfindet man füllige Lippen, wo die Oberlippe etwas schmaler ist als die Unterlippe und mit deutlich markierter Grenze zwischen der Außenkontur der Lippen und der umgebenden Haut. Hat der Abstand der Oberlippe zur Nase genau die Größe, um die Vorderzähne nicht ganz zu überdecken, dann kommen die Lippen an das ästhetische Ideal fast ganz heran.
Es sind die altersbedingten oder auch die angeborenen Abweichungen von diesem Ideal, die die meisten Patienten durch eine Lippenkorrektur korrigieren möchten. Passende Kandidaten für eine Lippenkorrektur sind Frauen oder Männer jeden Alters, die in guter körperlicher und mentaler Verfassung sind und die realistische Vorstellungen über die möglichen Erfolge einer Lippenvergrößerung haben.
Personen, die erblich bedingt dünne Lippen haben, oder Frauen, die altersbedingt die Fülle ihrer Lippen eingebüßt haben und im Außenbereich ihrer Lippen Falten bekommen haben, können mit besonders guten Resultaten nach einem solchen Eingriff rechnen.
Faltenreduktion
Dank der Fortschritte in der ästhetischen Medizin sind Falten nicht länger ein unabänderliches Schicksal. Es ist nunmehr möglich, sie gezielt und effizient zu bekämpfen und dem Gesicht seine Jugend zurückzugeben.
In einem ausführlichen Beratungsgespräch werden die einzelnen Faltenbereiche nach ihrer Entstehung und ihrer Auswirkung für den Gesamtausdruck des Gesichtes analysiert, um sie gezielt zu beseitigen bzw. abzuschwächen und/oder zu glätten.
Wenn es um eine reine Faltenbehandlung geht, also nicht um abgesunkene Gesichtszüge, stehen uns verschiedene Verfahren zur Verfügung.
Faltenbehandlung mit Botulinumtoxin
Das Botulinumtoxin ist eine aktive Substanz (ein natürliches Protein, das aus dem Bakterium Clostridium botulinum gewonnen wird), die es erlaubt, Falten ohne chirurgischen Eingriff deutlich zu glätten. Aufgrund seiner therapeutischen Wirkung wird dieses Protein seit vielen Jahren in der Medizin unter dem Namen „Botox-Behandlung“ oder Vistabel® eingesetzt.
Wie wirkt Botulinumtoxin?
Die „Botox-Behandlung“ wirkt auf Ebene der neuromuskulären Verbindungen. Es unterbricht vorübergehend die Übermittlung der Nervenreize an die Muskeln und beruhigt so die Muskelbewegungen, was Falten sichtbar glättet. Dieser Glättungseffekt stellt sich innerhalb der ersten Woche nach der Behandlung ein und hält drei bis vier Monate vor.
Beratung & Behandlung
Die Faltenbehandlung wird ambulant durchgeführt. Die Botulinumtoxin wird vom Arzt mit einer feinen Injektionsnadel sehr präzise in die zu behandelnden Muskelbereiche gespritzt. Die Injektion und das vorangehende erläuternde Beratungsgespräch dauern in der Regel eine halbe Stunde. Die/Der Patient/in kann sofort danach ihre/seine gewohnten Aktivitäten wieder aufnehmen. Die Behandlung kann wiederholt werden, wenn die Wirkung nachlässt; dies ist aber frühestens nach drei Monaten der Fall.
Nebenwirkungen & Gegenanzeigen
Das Botulinumtoxin wird zu medizinischen Zwecken weltweit seit mehr als 20 Jahren erforscht. Die Botulinumtoxin hat ihre Wirksamkeit und ihre Verträglichkeit unter Beweis gestellt. Mögliche unerwünschte Nebenwirkungen können durch die Substanz selbst oder durch die Injektionstechnik hervorgerufen werden.
Eine Muskelschwächung ist ein gewünschter Effekt einer Faltenbehandlung. Jedoch kann die Wirkung der Substanz manchmal auf angrenzende Bereiche (z. B. auf die Augenlider) übergreifen und eine dort nicht erwünschte Muskelschwächung bewirken. Weitere vorübergehende Nebenwirkungen wurden in 1 bis 10 % der Fälle beobachtet (Kopfschmerzen, eine Rötung oder ein Ödem an der Einstichstelle, Schwindel, Übelkeit etc.).
Die Behandlung muss auf jeden Fall von einem Mediziner durchgeführt werden, der speziell auf diesem Gebiet ausgebildet wurde und über viel Erfahrung verfügt. Ein vorheriges Beratungsgespräch ist unverzichtbar. Eine Kontrolluntersuchung nach 14 Tagen wird empfohlen.
Faltenfüllung mit Hyaluronsäure
Mit einer simplen intrakutanen Injektion von Hyaluronsäure können Falten und Hautunvollkommenheiten behandelt werden. Hyaluronsäure ist hervorragend geeignet, Wangen, Lippen und die Gesichtskontur aufzupolstern und dem Gesicht so Energie und Vitalität zurückzugeben.
Wie wirkt Hyaluronsäure?
Hyaluronsäure ist ein natürlicher Bestandteil der Lederhaut. Sie ist wesentlich für die Hautstruktur, da sie die Versorgung des Gewebes mit Feuchtigkeit ermöglicht. Mit zunehmendem Alter nimmt der Hyaluronsäuregehalt der Haut ab. Folge: die Lederhaut verändert sich. Die Haut trocknet aus, es zeigen sich zunächst kleine Fältchen, später Falten. Wangen, die Wangenknochenpartie und Lippen verlieren an Substanz.Dank ihrer aufpolsternden und feuchtigkeitsspendenden Wirkung kann die Hyaluronsäure Falten auffüllen und somit die Gesichtskontur wiederherstellen.
Hyaluronsäure ist nicht allergen und vollständig resorbierbar. Die ästhetischen Ergebnisse sind sofort sichtbar und wirken sehr natürlich. Sie können unmittelbar nach der Behandlung wieder Ihren alltäglichen Verpflichtungen nachgehen. Die Wirkung hält 6 bis 12 Monate vor; Alter, Hautqualität und persönliche Hygiene beeinflussen die Wirkungsdauer.
Die Injektionen können als schmerzhaft empfunden werden. Bei Bedarf kann Ihnen Ihr behandelnder Arzt eine Lokalanästhesie in Form einer Betäubungscreme anbieten.
Nebenwirkungen und Gegenanzeigen
Mitunter können Rötungen, eine leichte Schwellung oder Blutergüsse an der behandelten Stelle auftreten. Diese unangenehmen Nebenwirkungen sind jedoch von kurzer Dauer und können leicht kaschiert werden.
Bei bestimmten Krankheiten (Autoimmunkrankheiten, Allergien, Entzündungen oder Infekten etc.) ist unter Umständen von einer Faltenunterspritzung mit Hyaluronsäure abzuraten. Ein Beratungsgespräch ist für eine sichere Behandlung unerlässlich.
Wir heissen Sie in unserer Klinik herzlich willkommen. Wir bieten unseren Kunden ästhetische Medizin und Zahnmedizin auf höchstem Niveau – unabhängig vom Alter. Dabei achten wir stets darauf, die Natürlichkeit des Gesichts zu bewahren und nur kleine «Fehler der Natur» auszubessern. Als Facharzt für Kiefer- und Gesichtschirurgie versuche ich, stets das Ganze zu sehen und dadurch optimale Ergebnisse zu erzielen.
Unser professionelles Team arbeitet mit den neusten Technologien. Persönliche und technische Weiterbildung bilden die Basis unseres Handelns. Wir freuen uns darauf, Sie bei uns begrüssen zu dürfen – in einer der schönsten Städte der Schweiz.
Ihr Dr. Dr. Gert Wittwer & Team
VizagaMed
Standort Basel
Barfüsserplatz 6
4051 Basel
T 061 226 50 05
hc.demagaziv@ofni
Standort Zuchwil bei Euer Zahnarzt
Hauptstrasse 48
4528 Zuchwil
T 032 373 48 48
hc.tzranhaZreuE@ofni
Kostenlose Parkplätze für unsere Kunden finden Sie hinter dem Gebäude